Onderwerpen
Hoofdstuk 1 - Organisatie van een OPAT-programma
- 1.1 - Het OPAT-team
- 1.2 - Integratie in het antimicrobial stewardshipprogramma
- 1.3 - Zorg voor samenwerking en draagvlak in en buiten het ziekenhuis
- 1.4 - Zorg voor IT ondersteuning
- 1.4.1 - IT en patiëntselectie
- 1.4.2 - IT en beoordeling geschiktheid voor OPAT
- 1.4.3 - IT en het aanvraagproces
- 1.4.4 - IT en monitoring
- 1.5 - Tijdsbelasting en financiering
- 1.5.1 - Tijdsbelasting en financiering OPAT-team
- 1.5.2 - Financiering antimicrobiële middelen
- 1.5.3 - Financiering infuuspompen en wijkverpleging
- Literatuur
- ↑ Naar boven
Naar ander hoofdstuk:
- Hoofdstuk 2 - Initiatie van OPAT
- Hoofdstuk 3 - Voortzetting en afronding van het OPAT-traject
- Hoofdstuk 4 - Communicatie tussen zorgverleners gedurende het OPAT-traject
- Hoofdstuk 5 - Aandachtspunten bij kinderen
- Hoofdstuk 6 - Bewaken van de kwaliteit van zorg voor OPAT-patiënten
- Hoofdstuk 7 - Bijlagen
|
|
1.1 - Het OPAT-team
Het OPAT-team is verantwoordelijk voor de organisatie en de uitvoering van een OPAT-programma. Dit programma beschrijft de inhoudelijke stappen van het OPAT-zorgproces (zie figuur 1.1) inclusief de uitvoerende en verantwoordelijke personen. Het OPAT-team in het ziekenhuis is samengesteld uit ten minste een internist-infectioloog (of een internist met een meervoudige differentiatie inclusief infectieziekten), een verpleegkundige gespecialiseerd in intraveneuze therapie en OPAT en een (ziekenhuis-)apotheker met kennis over OPAT. Veel OPAT-teams hebben een verpleegkundig specialist opgenomen in het OPAT-team, wat meerwaarde kan hebben doordat verpleegkundig specialisten voorschrijfbevoegdheid hebben en diverse taken kunnen doen in plaats van artsen. Als het OPAT-programma zich ook richt op kinderen, dient een kinderarts(-infectioloog) deel uit te maken van het OPAT-team.
Voordelen van een centraal gecoördineerd OPAT-zorgproces met OPAT-team ten opzichte van een OPAT-zorgproces zonder OPAT-team zijn:
- Ziekenhuisbreed beleid en uniforme werkwijzen
- Efficiënter georganiseerde OPAT-zorg
- Vermindering werklast van verpleegkundigen en artsen
- Duidelijk aanspreekpunt voor patiënten en zorgverleners
- Structurele evaluatie en verbetering van de kwaliteit van zorg
- Patiënt kan eerder en veilig met ontslag
OPAT-teams kunnen op verschillende wijze hun werkzaamheden invullen. Ze kunnen alle taken uit deze praktijkgids op zich nemen, maar niet altijd nemen OPAT-teams in Nederland (in tegenstelling tot in sommige andere landen) de volledige organisatie en verantwoordelijkheden van OPAT-zorg over van het behandelend specialisme. In een groot deel van de Nederlandse ziekenhuizen hebben de OPAT-teams bijvoorbeeld een meer faciliterende rol, terwijl in sommige ziekenhuizen het OPAT-team wel de volledige medische verantwoordelijkheid over de OPAT-patiënten overneemt.

1.2 - Integratie in het antimicrobial stewardshipprogramma
Het OPAT-programma maakt bij voorkeur een integraal onderdeel uit van het ziekenhuisbrede antimicrobial stewardshipprogramma. Een antimicrobial stewardshipprogramma omvat samenhangende acties om het verantwoord gebruik van antimicrobiële middelen te bevorderen. Antimicrobial stewardship heeft als doel patiëntenuitkomsten te verbeteren door het leveren van de meest (kosten)effectieve zorg en het verminderen van bijwerkingen van antimicrobiële middelen.
Dit doel geldt ook voor het OPAT-programma; dit richt zich enkel op een specifieke categorie patiënten met antimicrobiële therapie. Daarnaast staan meten en verbeteren centraal in beide programma’s (Zie hoofdstuk 6 Bewaken van de kwaliteit van de zorg voor OPAT-patiënten). Bovendien vormen grotendeels dezelfde experts het kernteam. Het is hierbij wel aan te bevelen om specifiek voor OPAT een plan van aanpak te maken en dit periodiek te evalueren met het antimicrobial stewardship team (A-team). Dit plan van aanpak besteedt in ieder geval aandacht aan de organisatiestructuur, de afstemming met andere commissies, teams en initiatieven, de taakverdeling en werkwijze, en aan het korte- en langetermijnbeleid met betrekking tot OPAT.
Voor meer details, zie de praktijkgids antimicrobial stewardship (https://swab.nl/nl/de-praktijkgids-antimicrobial-stewardship).
1.3 - Zorg voor samenwerking en draagvlak in en buiten het ziekenhuis
Ondersteuning door de medische staf is essentieel. Het is belangrijk om OPAT expliciet als onderdeel van het antimicrobial stewardshipprogramma te benoemen. Breng hierbij de voordelen van het OPAT-team onder de aandacht. Zorg ook dat de verschillende afdelingen de meerwaarde zien van een ziekenhuisbreed OPAT-team. Zorg ervoor dat iedereen in het ziekenhuis weet welke werkwijze het OPAT-team heeft en hoe het OPAT-zorgproces verloopt. Een OPAT-werkinstructie of protocol helpt hierbij. Bezoek bijvoorbeeld ook alle afdelingen om het zorgproces te introduceren, maar zeker de afdelingen met relatief veel patiënten die mogelijk in aanmerking komen voor OPAT. Bij het introduceren en bekend maken van OPAT kan bijvoorbeeld gebruik worden gemaakt van een zakkaartje, zie figuur 1.2 voor een voorbeeld van de Treant Zorggroep. Maak met de afdelingen heldere afspraken over de wensen, werkwijze en financiering (zie hoofdstuk 1.5 Tijdsbelasting en financiering). Denk daarnaast, indien nodig, ook aan samenwerkingsafspraken met thuiszorgorganisaties en andere ziekenhuizen.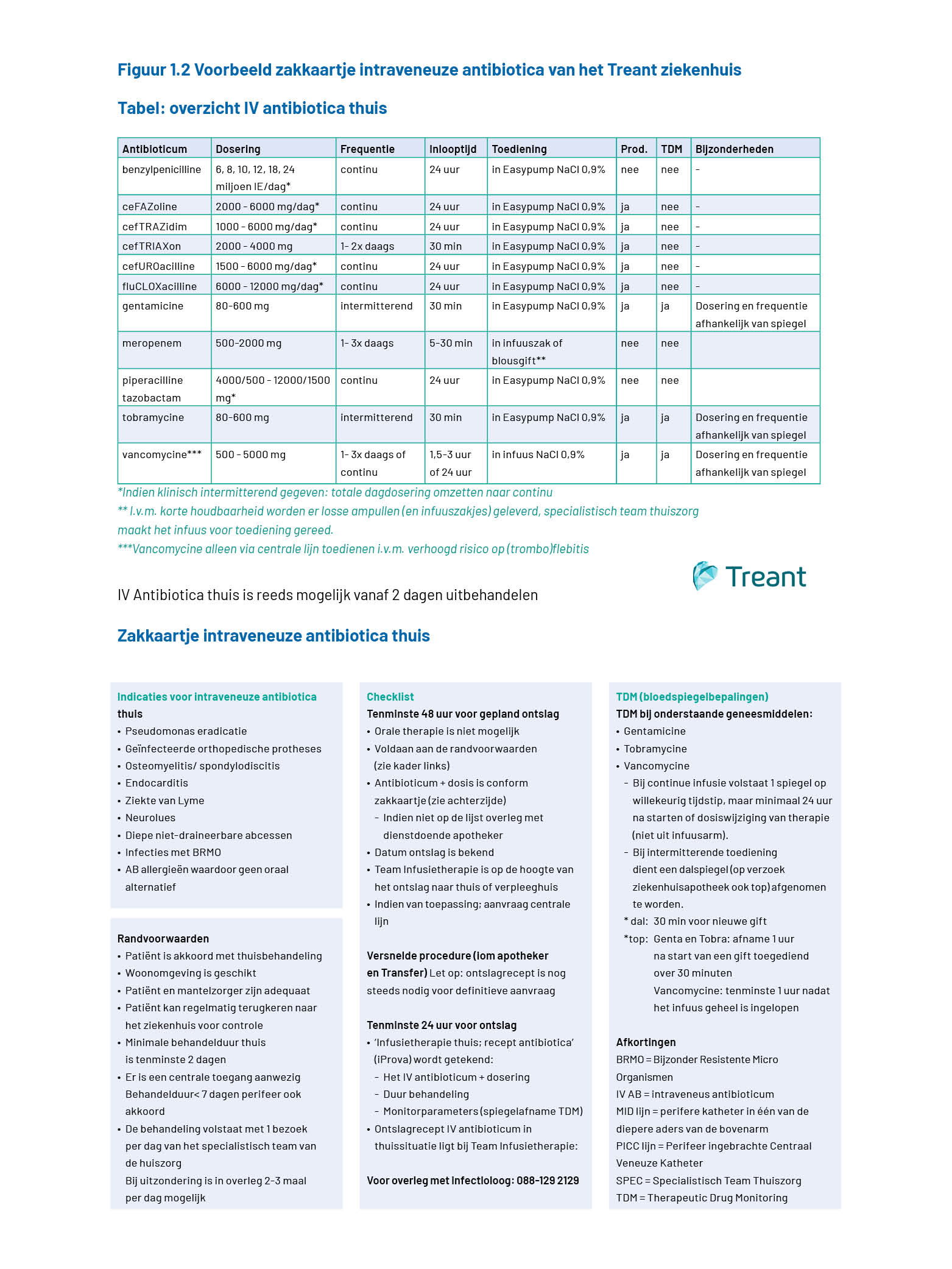
Gedurende het hele OPAT-traject, van initiatie tot afronding van de OPAT-zorg, zijn veel zorgverleners betrokken (figuur 1.3). Het is belangrijk dat het OPAT-team heldere afspraken maakt over taken, verantwoordelijkheden, bevoegdheden en samenwerking met zorgverleners van betrokken afdelingen die geen deel uitmaken van OPAT-team maar wel een cruciale rol in het OPAT-traject vervullen. Dit geldt bijvoorbeeld voor de afdeling medische microbiologie, de afdeling radiologie die de lijnplaatsing kan verzorgen), de apotheek en het transferteam.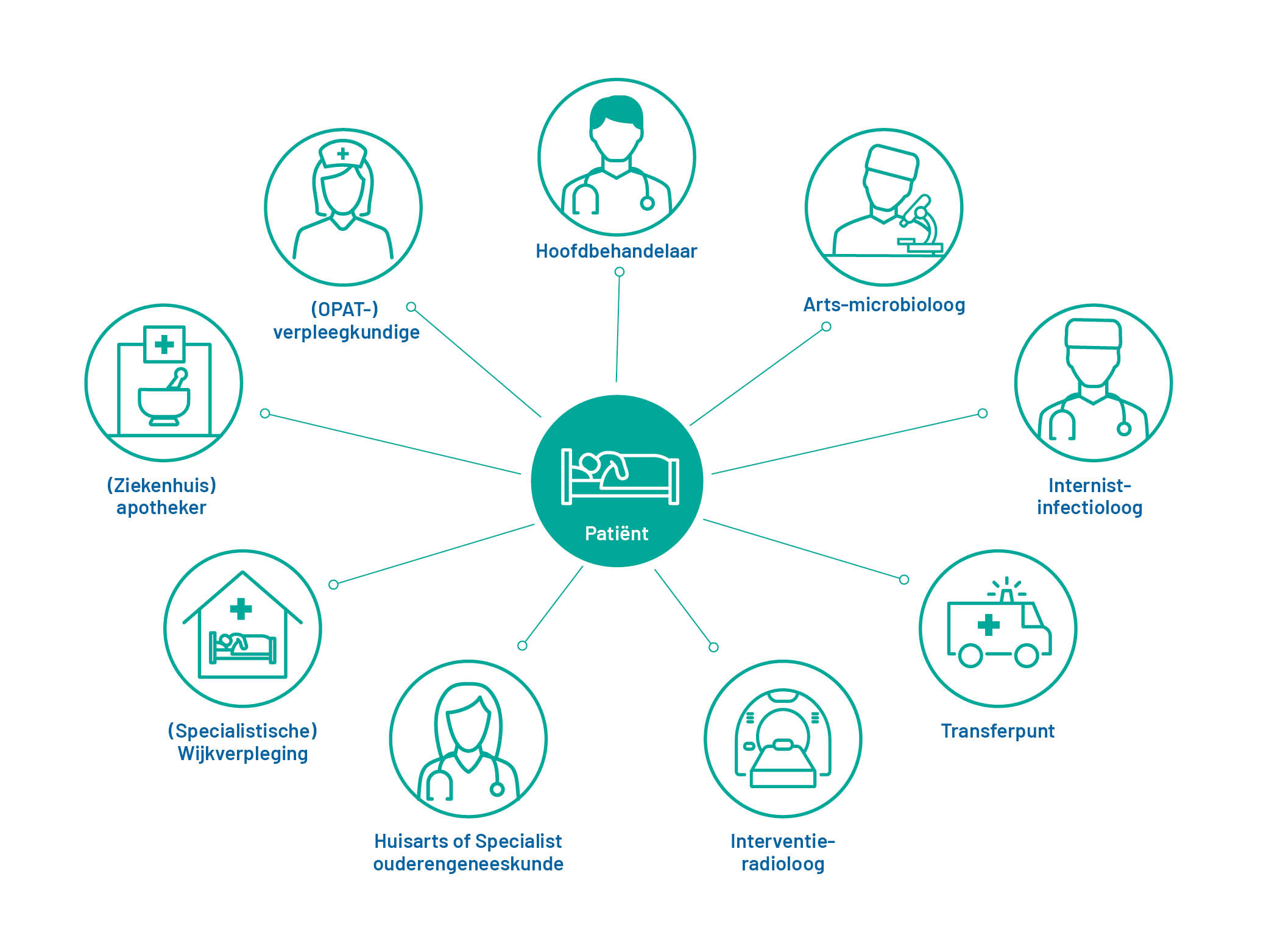
1.4 - Zorg voor IT ondersteuning
|
Kernpunten
|
Het efficiënt kunnen uitvoeren van een OPAT-programma is, enerzijds, afhankelijk van de volledigheid waarmee en de wijze waarop gegevens in het EPD vastgelegd worden en, anderzijds, van het gemak waarmee de gegevens uit de patiëntendossiers en voorschrijfsystemen te verkrijgen zijn. In veel Nederlandse ziekenhuizen verlopen zorgprocessen in toenemende mate via het EPD/EVS en zijn de relevante klinische, microbiologische en medicatiegegevens hierin terug te vinden. Een geïntegreerde weergave van deze gegevens vergemakkelijkt de interpretatie en de indicatiestelling van OPAT. Daarnaast is een goede IT-inrichting essentieel om het opstarten en het monitoren van een OPAT-traject efficiënt te laten verlopen. Betrek daarom vanaf de opstartfase een IT-specialist bij het OPAT-team. De rol van IT bij communicatie tussen zorgverleners worden besproken in hoofdstuk 4.
1.4.1 - IT en patiëntselectie
Het maken van een voorselectie van patiënten kan helpen om proactief patiënten te identificeren waarbij OPAT mogelijk toegepast kan worden in plaats van, reactief, af te wachten tot er een verzoek van de hoofdbehandelaar komt. Zie voor voorbeelden hoofdstuk 2.1.2 Proactieve identificatie van patiënten.
1.4.2 - IT en beoordeling geschiktheid voor OPAT
Het geïntegreerd weergeven van alle relevante klinische informatie vergemakkelijkt de beoordeling of OPAT mogelijk is voor een bepaalde patiënt. In hoofdstuk 2.3.2 worden criteria genoemd die als checklist in het EPD gebouwd kunnen worden om een goede documentatie van deze relevante klinische informatie te garanderen. Het is hierbij aan te raden om aan te sluiten bij hetgeen het A-team al systematisch monitort bij patiënten die antimicrobiële middelen gebruiken. Een deel van de benodigde informatie is namelijk niet specifiek voor OPAT, maar geldt ook voor de beoordeling van andere (vormen van) antimicrobiële voorschriften waarmee het A-team zich bezighoudt. Stem daarom met het A-team af dat het dashboard, met gegevens van patiënten die antimicrobiële middelen gebruiken, de informatie weergeeft om meerdere klinische vragen te beantwoorden, inclusief de vraag of deze patiënt mogelijk voor OPAT in aanmerking komt.
1.4.3 - IT en het aanvraagproces
Bij alle aspecten van het aanvraagproces kan een goede inrichting van het EPD behulpzaam zijn. Bundeling van de relevante orders voor OPAT (lijnplaatsing, voorschrift voor antimicrobiële middelen, nazorg) faciliteren de hoofdbehandelaar bij het opstarten van OPAT. Deze processen kunnen daardoor grotendeels digitaal verlopen. Zorg ervoor dat actuele instellingsprotocollen goed vindbaar zijn, bijvoorbeeld door in het EPD links hiernaar beschikbaar te maken.
De meeste patiënten kunnen toe met een gestandaardiseerd voorschrift. Gestandaardiseerde voorschriften zijn voorschriften waarin de toedieningsfrequentie, het volume, de inlooptijd en het oplosmiddel al gespecificeerd zijn. Gestandaardiseerde, elektronische voorschriften voor de meest gebruikte antimicrobiële middelen in de thuissituatie dragen bij aan een efficiënter werkproces en zorgen voor minder onjuiste voorschriften en minder noodzakelijke correcties achteraf. Voorbeelden van standaardvoorschriften (EPIC & HiX) zijn weergegeven in figuur 2.4 in hoofdstuk 2.6.2. Ook het formulier voor de aanvraag ‘nazorg’ en het ‘uitvoeringsverzoek’ kunnen in het werkproces in het EPD ingebouwd worden.
1.4.4 - IT en monitoring
Herkenbare, systematische labeling van OPAT-patiënten biedt de mogelijkheid om een actueel overzicht te houden van de patiënten die OPAT ontvangen. Dit kan ervoor zorgen dat patiënten bij follow-up niet tussen wal en schip raken. De monitoring van deze patiënten wordt vergemakkelijkt als een centraal overzicht wordt bijgehouden van de belangrijkste klinische parameters die betrekking hebben op de infectieziekte en de behandeling. Indien de laboratoriumdiagnostiek elders plaatsvindt dan in het ziekenhuis waar de patiënt onder behandeling is, bijvoorbeeld in een huisartsenlaboratorium of een ander ziekenhuis, is het noodzakelijk om digitaal inzage te hebben in deze uitslagen al dan niet door rechtstreekse inzage in het EPD van de patiënt.
Naast overzicht bieden op een hele populatie of groep patiënten kan monitoring ook toegevoegde waarde hebben voor individuele patiënten. Een initiatief van het St. Antonius Ziekenhuis van thuismonitoring via een app is te vinden in de volgende link: https://www.antoniusziekenhuis.nl/thuismonitoring-huidinfecties. Hierbij heeft de patiënt met een huidinfectie dagelijks contact met een verpleegkundige van het telemonitoringsteam waarbij de temperatuur, bloeddruk en foto van de aangedane huid geëvalueerd wordt middels een app gekoppeld aan het EPD. Dit heeft ertoe geleid dat de opname voor deze patiënten verkort is van vijf dagen naar één dag. Een ander voorbeeld zijn de OPAT-patiënten die via het Virtuele ZorgCentrum van het Rijnstate thuis worden gemonitord met de Luscii-App.
1.5 - Tijdsbelasting en financiering
1.5.1 - Tijdsbelasting en financiering OPAT-team
Het ontwikkelen en uitvoeren van een OPAT-programma kost tijd. De uitvoering van bepaalde taken valt in de meeste ziekenhuizen al binnen een bestaande structuur met bestaande financiering. Denk bijvoorbeeld aan de bereiding van de medicatie en het regelen van het gespecialiseerd verpleegtechnisch thuiszorgteam (in de rest van het document omschreven met enkel wijkverpleging) door het transferpunt. Een uitbreiding van de OPAT-zorg betekent wel dat betrokken afdelingen binnen het ziekenhuis moeten meegroeien, wat extra investeringen kan vereisen. Voor additionele taken van betrokken zorgverleners is de financiering niet standaard geregeld. Dit geldt vooral voor de activiteiten van de OPAT-verpleegkundige en de internist-infectioloog, en in sommige gevallen ook voor de apotheek en het transferpunt. Om een indruk te geven van de verwachte tijdsinvestering van deze professionals, geeft Tabel 1.1 een overzicht van de extra tijdsbelasting in het kader van OPAT. Deze inschatting is gebaseerd op de ervaringen van zes ziekenhuizen met een OPAT-programma.
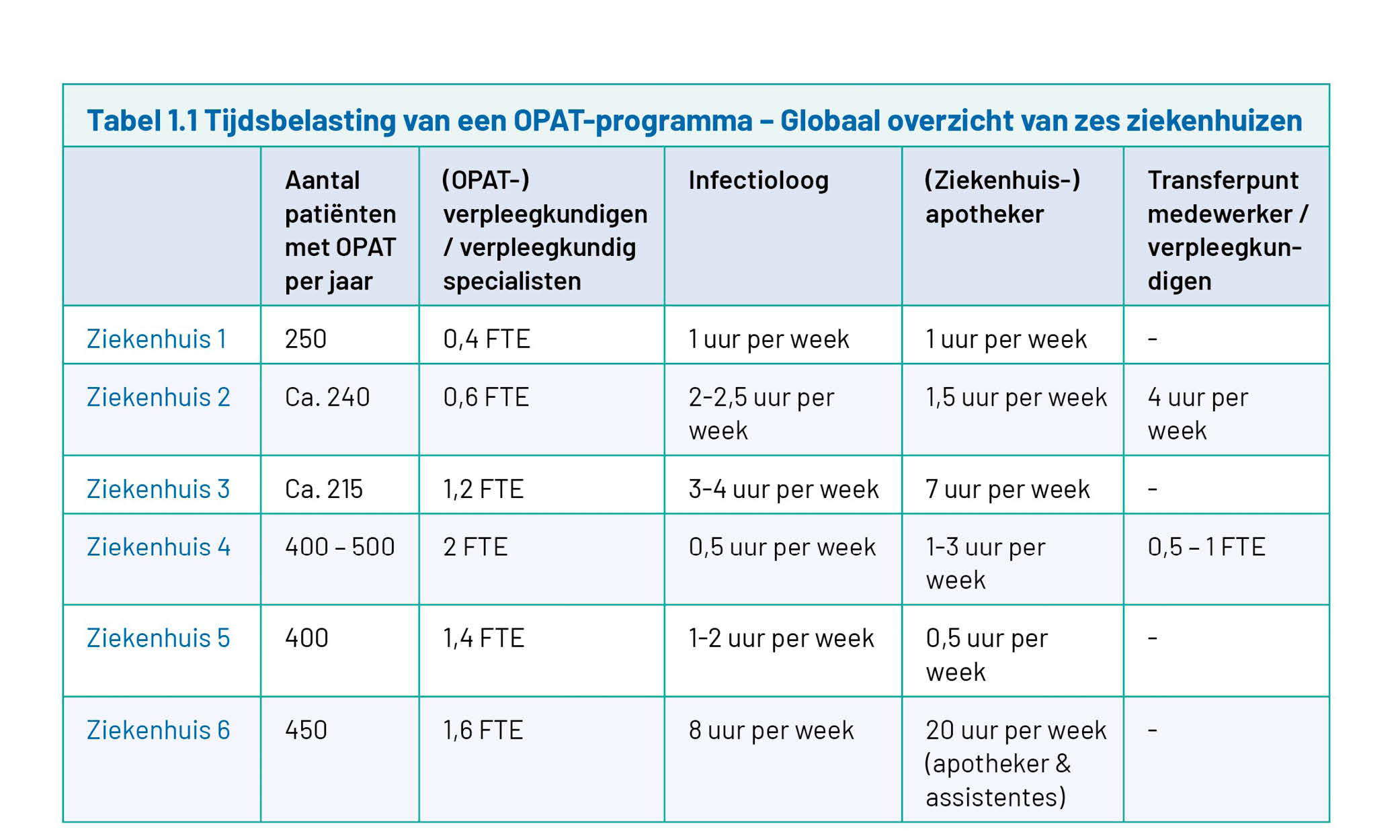
Ziekenhuizen kunnen op verschillende manieren deze extra personeelskosten financieren. Zo kan de financiering van bijvoorbeeld verpleegkundig specialisten worden ondergebracht bij het transferpunt. Daarnaast kan het OPAT-team via de A-team financiering bekostigd worden. Bij beide voorbeelden worden de gelden beschikbaar gesteld door de Raad van Bestuur en eventueel (deels) via het Medisch Specialistisch Bedrijf (MSB) van het ziekenhuis. Dat betekent wel dat er in vergelijking met de huidige situatie vaak meer geld gealloceerd dient te worden voor ziekenhuisbrede kwaliteitsverbeterende initiatieven zoals OPAT. Daarnaast kan er gekozen worden voor een contributiestructuur waarbij afdelingen naar rato bijdragen aan de financiering van het OPAT-team. Dit zijn met name de afdelingen Interne Geneeskunde, Cardiologie en Chirurgie/Orthopedie. Tot slot, als er nog geen internist in consult/medebehandeling bij een patiënt is, kan er een klinische DBC voor consult/medebehandeling geopend worden voor de OPAT-zorg. Poliklinische follow-up door een arts of een verpleegkundig specialist van het OPAT-team kan ook vergoed worden door financiering uit een DBC, mits er ruimte is binnen het productieplafond. Het opstellen van een business case helpt om financiering voor een OPAT-team te bewerkstelligen. Een voorbeeld van een business case is weergegeven in bijlage 1.
1.5.2 - Financiering antimicrobiële middelen
De financiering van de antimicrobiële middelen voor de individuele OPAT-patiënt is afhankelijk van de volgende zaken:
- De locatie van de behandeling;
- Het antimicrobiële middel en de toedieningsvorm;
De locatie van de behandeling
Wanneer een patiënt thuis behandeld gaat worden met middelen die onder OPAT vallen, vergoedt de verzekering het antimicrobiële middel en meestal de bijbehorende hulpmiddelen. In het algemeen verloopt dit via het Geneesmiddelenvergoedingssysteem (GVS). Deze vergoeding vindt plaats op basis van de vigerende Apotheek Inkoop Prijs (AIP) zoals vermeld in de Z-Index van de maand waarin het product wordt gedeclareerd. De prijs van het bereide product is opgebouwd uit een tarief voor de verschillende bestanddelen van het product (werkzame stof en eventuele hulpstoffen), het device waarmee het wordt toegediend (infuuszak, cassette, elastomeerpomp) en een bereidingstarief. Voor de hulpmiddelen die nodig zijn bij de behandeling met intraveneuze antibiotica kan het zijn dat deze niet (volledig) door de verzekeraar worden vergoed. Er kan dan in overleg gezocht worden naar een geschikte oplossing voor de declaratie.
Wanneer een patiënt na behandeling in het ziekenhuis wordt overgeplaatst naar een instelling voor verpleging of verzorging dient onderscheid gemaakt te worden tussen instellingsbedden die vallen onder de Wet Langdurige Zorg (WLZ) en instellingsbedden die vallen onder de Geriatrische Revalidatie Zorg (GRZ) of onder het Eerstelijnsverblijf (ELV). De WLZ-bedden zijn in principe bedoeld voor mensen die zijn aangewezen op langdurige (vaak levenslange) zorg in de instelling. De insteek voor GRZ- en ELV-bedden is dat patiënten op termijn weer naar huis kunnen. Bij GRZ betreft het intensievere therapie bij complexe zorg. Bij ELV gaat het om minder intensieve therapie, waarbij de nadruk ligt op tijd en rust om te herstellen. Vergoeding voor GRZ- en ELV-patiënten is vergelijkbaar met patiënten die thuis zijn. Zij blijven gewoon verzekerd via hun zorgverzekeraar en de apotheek kan de middelen dus declareren bij de verzekeraar. Voor WLZ-patiënten is dit anders geregeld en is de instelling waar patiënt is opgenomen verantwoordelijk voor de geneesmiddelvoorziening en de daarbij behorende kosten. De apotheek zal de rekening dan ook naar de instelling sturen.
Het antimicrobiële middel
Verreweg de meeste antimicrobiële middelen die bij OPAT gebruikt worden, worden vergoed door de verzekeraars via het GVS. Er is echter een aantal uitzonderingen die niet voor vergoeding (in de thuissituatie) in aanmerking komen. Voorbeelden hiervan zijn anidulafungine, caspofungine, micafungine en (liposomaal) amfotericine B. Deze antimicrobiële middelen hebben geen vergoedingsstatus binnen het GVS en zijn daarom niet rechtstreeks door de apotheek bij de zorgverzekeraars te declareren. Deze middelen moeten via de add-on regeling door het ziekenhuis bij de zorgverzekeraar gedeclareerd worden. De add-on regeling betreft meestal een volledige vergoeding voor dure geneesmiddelen boven op de DBC die geopend is voor de behandeling van de aandoening. In de kostprijs van de DBC zijn de dure geneesmiddelen niet meegenomen en deze worden apart vergoed boven op de DBC. Voor antimicrobiële middelen die ook buiten de add-on regeling vallen (bijvoorbeeld ertapenem) moet de afdeling het middel zelf betalen, indien de zorgverzekeraar een verzoek tot vergoeding afwijst.
De zorgverzekering
Vrijwel alle verzekeraars in Nederland vergoeden OPAT volgens de reguliere voorwaarden. In de contractonderhandelingen tussen ziekenhuis/poliklinische apotheek en verzekeraar dient over dit punt onderhandeld te worden. Daarnaast is het waardevol om in de onderhandelingen met de verzekeraars een kostendekkend tarief uit te onderhandelen voor deze groep van ‘bijzondere bereidingen’.
Bovenstaande in ogenschouw nemend zijn er een aantal zaken die de optimale inzet van OPAT potentieel belemmeren. Dit heeft met name te maken met:
- Financiële consequenties voor de medische afdeling op het moment dat een geneesmiddel niet vergoed wordt via het GVS. Wanneer een middel niet voor vergoeding in aanmerking komt, kan deze via de add-on regeling alsnog bij de verzekeraar worden gedeclareerd. Indien de verzekeraar niet akkoord gaat, dan zal de medische afdeling de kosten moeten dragen.
- Opname van een patiënt in een WLZ-instelling. De OPAT-kosten dienen namelijk door de WZL-instelling uit het bestaande budget betaald te worden, waardoor andere zorgverlening in de knel kan komen. De WLZ instelling moet dan over de meerkosten onderhandelen met de zorgverzekeraar.
- Een elastomeerpomp vergroot de mobiliteit van een patiënt, maar kost meer dan een infuuszak. Hierbij dient wel de kanttekening gemaakt te worden dat bij een infuuszak vaak nog een pomp gefinancierd moet worden, die bij GVS-medicatie wel vergoed wordt. Financiële belangen sturen de zorg dan soms naar minder patiëntvriendelijke behandelingen, als de zorgverzekeraar besluit maar een deel van de kosten voor elastomeerpompjes te vergoeden, of deze slechts voor een beperkt aantal dagen te vergoeden.
- Het feit dat de zorgverzekeraar wel de OPAT-zorg (infuus en thuiszorg) maar niet de inzet van het OPAT-team vergoed, waardoor per locatie naar oplossingen voor financiering van het team gezocht moet worden zoals beschreven in hoofdstuk 1.5.1.
1.5.3 - Financiering infuuspompen en wijkverpleging
Indien de medicatie intraveneus middels een infuuspomp toegediend moet worden (in geval van een cassette of in bepaalde gevallen bij infuuszakken), wordt met de wijkverpleegkundige van een gespecialiseerd verpleegtechnisch thuiszorgteam (in de rest van het document omschreven met enkel wijkverpleegkundige) afgestemd wie de infuuspomp bij een facilitair bedrijf regelt. Vaak regelt de wijkverpleegkundige van het technisch team namelijk de infuuspomp. Veel technische teams hebben met facilitaire bedrijven afspraken hierover en staat de pomp in het wijkgebouw/kantoor al op voorraad om deze direct in te kunnen zetten. Als het middel via GVS vergoed wordt, declareert het facilitair bedrijf de pomp direct bij de zorgverzekeraar. Als het middel niet wordt vergoed, wordt de pomp bij het ziekenhuis gedeclareerd. Indien de wijkverpleegkundige de pomp niet zelf regelt, regelt de transferverpleegkundige dat. De transferverpleegkundige of ziekenhuisapotheker overlegt met de wijkverpleegkundige met welke pomp zij werken en regelt deze rechtstreeks bij het facilitair bedrijf.
De bekostiging van de wijkverpleging valt onder de basisvergoeding van de zorgverzekeraar. De wijkverpleegkundige van het technisch verpleegkundig team stelt de indicatie en kan daarmee bij de zorgverzekeraar de kosten declareren. De bekostiging van het intraveneus toedienen van medicatie in een verblijfsinstelling komt voor zowel de Geriatrische Revalidatie Zorg (GRZ) als de Wet Langdurige Zorg (WLZ) ten laste van de verblijfsinstelling. Indien de instelling zelf geen gekwalificeerde medewerkers in dienst heeft worden er voor het toedienen van de medicatie wijkverpleegkundigen ingehuurd.
Literatuur
- Chapman ALN, Patel S, Horner C, Gilchrist M et al. Outpatient parenteral antimicrobial therapy: updated recommendations from the UK. J Antimicrob Chemother. 2019 Nov 1;74(11):3125-3127. doi: 10.1093/jac/dkz343.
- Farmer ECW, Seaton RA. Recent innovations and new applications of outpatient parenteral antimicrobial therapy. Expert Rev Anti Infect Ther. 2021 Jan;19(1):55-64. doi: 10.1080/14787210.2020.1810566.
- Norris AH, Shrestha NK, Allison GM et al. Infectious Diseases Society of America Clinical Practice Guideline for the Management of Outpatient Parenteral Antimicrobial Therapy. Clin Infect Dis. 2019 Jan 1;68(1):e1-e35. doi: 10.1093/cid/ciy745.
- Seaton RA, Barr DA. Outpatient parenteral antibiotic therapy: principles and practice. Eur J Intern Med. 2013 Oct;24(7):617-23. doi: 10.1016/j.ejim.2013.03.014.
- Stoorvogel HH, Hulscher MEJL, Wertheim HFL, Yzerman EPF, Scholing M, Schouten JA, Ten Oever J. Current Practices and Opportunities for Outpatient Parenteral Antimicrobial Therapy in Hospitals: A National Cross-Sectional Survey. Antibiotics (Basel). 2022 Oct 1;11(10):1343. doi: 10.3390/antibiotics11101343.
- SWAB. Praktijkgids Antimicrobial Stewardship. https://swab.nl/nl/de-praktijkgids-antimicrobial-stewardship
Lees verder
- Hoofdstuk 2 - Initiatie van OPAT
- Hoofdstuk 3 - Voortzetting en afronding van het OPAT-traject
- Hoofdstuk 4 - Communicatie tussen zorgverleners gedurende het OPAT-traject
- Hoofdstuk 5 - Aandachtspunten bij kinderen
- Hoofdstuk 6 - Bewaken van de kwaliteit van zorg voor OPAT-patiënten
- Hoofdstuk 7 - Bijlagen
- Download de OPAT praktijkgids
